Análogo de insulina humana obtenida por tecnología de ADN recombinante en E. coli.
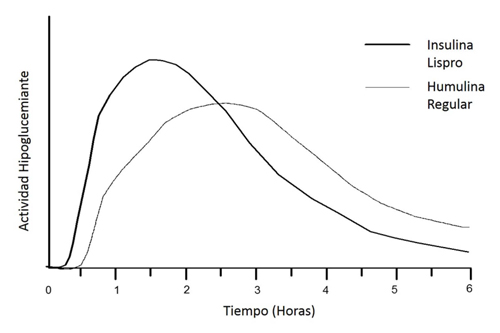
Mecanismo de acciónInsulina lispro, acción rápida
Regula el metabolismo de la glucosa. Es de acción rápida. Funciona de un modo más rápido que la insulina humana normal.
Indicaciones terapéuticasInsulina lispro, acción rápida
Tto. de ads., adolescentes y niños a partir de 1 año de edad con diabetes mellitus que requieren insulina para el mantenimiento de la homeostasia normal de la glucosa y estabilización inicial de diabetes mellitus.
PosologíaInsulina lispro, acción rápida
SC: dosis individual según requerimiento. Comienzo de acción rápido, permite administración próxima a las comidas. Además en insulinas de 100 U/ml (excepto en presentación basal) se podrá administrar en bomba de perfus. SC continua o por vía IV (sólo en situaciones de emergencia como cetoacidosis, enf. aguda, proceso quirúrgico y postoperatorio). Puede administrarse IM aunque no es recomendable. Puede utilizarse con insulinas de acción retardada o con sulfonilureas. La duración de los efectos de depende de la dosis, lugar de iny. perfus. sanguínea, temperatura y del ejercicio físico.
Modo de administraciónInsulina lispro, acción rápida
Puede administrarse poco antes de las comidas y cuando sea necesario, puede administrarse poco después de las comidas. La administración SC se debe realizar en la zona superior de brazos, muslos, nalgas o abdomen y deben alternarse las zonas de inyección de tal forma que un mismo lugar de inyección no se utilice aproximadamente más de una vez al mes. Después de la inyección no debe masajearse la zona. Se debe enseñar a los pacientes las técnicas de inyección adecuadas.
ContraindicacionesInsulina lispro, acción rápida
Hipersensibilidad, hipoglucemia.
Advertencias y precaucionesInsulina lispro, acción rápida
Riesgo de hiperglucemia y de cetoacidosis diabética potencialmente mortales con dosis inadecuadas o suspensión tto.; enf., alteración emocional, aumento de actividad física o cambio de dieta aumenta requerimiento; cambio de concentración, fabricante, tipo, especie y/o método de fabricación, actividad física o dieta habitual, requieren ajuste de dosis; requerimiento menor en I.H. e I.R.; con deterioro hepático crónico un aumento de la resistencia insulínica puede incrementar los requerimientos; síntomas tempranos de hipoglucemia pueden ser distintos o menos pronunciados en diabetes de larga duración, tto. intensivo con insulina, enf. nerviosas asociadas a diabetes o medicamentos como betabloqueantes; tto. concomitante con pioglitazona riesgo de insuf. cardiaca, vigilar signos/síntomas, ganancia peso y edema, suspender pioglitazona si hay deterioro; insulina lispro 200 UI/ml sólo debe administrarse utilizando la pluma precargada (KwikPen), no usar una jeringa o bomba de insulina debido a riesgo de sobredosis e hipoglucemia grave.Riesgo de lipodistrofia o amiloidosis cutánea que provoca disminución de absorción de insulina y empeoramiento del control glucémico. Se recomienda cambiar lugar de administración de insulinas para evitarlo.
Insuficiencia hepáticaInsulina lispro, acción rápida
Precaución. Los requerimientos de insulina pueden disminuir. En deterioro hepático crónico un aumento a la resistencia insulínica puede dar lugar a un incremento de los requerimientos de insulina.
Insuficiencia renalInsulina lispro, acción rápida
Precaución. Los requerimientos de insulina pueden disminuir.
InteraccionesInsulina lispro, acción rápida
Véase Prec., además:
Requerimientos de insulina aumentan con: anticonceptivos orales, corticosteroides, tto. sustitutivo con hormona tiroidea, danazol, ritodrina, salbutamol, terbutalina.
Requerimientos de insulina se reducen con: hipoglucemiantes orales, salicilatos, antibióticos sulfa, IMAO, ISRS, captopril, enalapril, bloqueantes del receptor de angiotensina II, ß-bloqueantes, octreotida, alcohol.
EmbarazoInsulina lispro, acción rápida
Los datos sobre la exposición en un amplio número de embarazos no indican ningún efecto adverso de insulina lispro durante el embarazo ni sobre la salud del feto/recién nacido.
Es esencial mantener un buen control de las pacientes tratadas con insulina (diabetes insulino-dependiente o diabetes gestacional), a lo largo de todo el embarazo. Los requerimientos de insulina habitualmente disminuyen durante el primer trimestre y se incrementan durante el segundo y tercer trimestre. Debe aconsejarse a las pacientes con diabetes que informen a su médico si están embarazadas o piensan quedarse embarazadas. Una cuidadosa monitorización del control glucémico, así como de la salud general, son esenciales en las pacientes embarazadas con diabetes.
LactanciaInsulina lispro, acción rápida
Las pacientes diabéticas, durante el periodo de lactancia, pueden requerir un ajuste de la dosis de insulina, de la dieta o de ambas.
Efectos sobre la capacidad de conducirInsulina lispro, acción rápida
La capacidad de concentración y de reacción de los pacientes diabéticos puede verse afectada por una hipoglucemia. Esto puede ser causa de riesgo en situaciones en las que estas habilidades sean de especial importancia (como el conducir automóviles o manejar maquinaria). Debe advertirse a los pacientes que extremen las precauciones para evitar una hipoglucemia mientras conducen, esto es particularmente importante en aquellos pacientes con una capacidad reducida o nula para percibir los síntomas de una hipoglucemia, o que padecen episodios de hipoglucemia recurrentes. Se considerará la conveniencia de conducir en estas circunstancias.
Reacciones adversasInsulina lispro, acción rápida
Hipoglucemia; enrojecimiento, hinchazón y picor en lugar de iny.
© Vidal Vademecum Fuente: El contenido de esta monografía de principio activo según la clasificación ATC, ha sido redactado teniendo en cuenta la información clínica de todos los medicamentos autorizados y comercializados en España clasificados en dicho código ATC. Para conocer con detalle la información autorizada por la AEMPS para cada medicamento, deberá consultar la correspondiente Ficha Técnica autorizada por la AEMPS.
Monografías Principio Activo: 15/12/2022